Lorsque Cynthia Luogon et son jeune fils sont devenus fébriles et ont commencé à vomir une nuit, elle a craint le pire.
C’était en 2014, et une épidémie d’Ebola – la fièvre hémorragique hautement contagieuse qui peut provoquer des hémorragies internes incontrôlables – se répandait comme une traînée de poudre en Afrique de l’Ouest.
Sans réseau téléphonique ni accès à un véhicule, plusieurs voisins de Luogon dans le village libérien isolé de Gipo – à seulement 15 km de la frontière avec la Guinée voisine – ont été contraints de transporter le couple dans un hamac pendant plus d’une heure jusqu’au centre de santé le plus proche. « J’ai cru que j’allais mourir », raconte-t-elle.
Luogon, aujourd’hui âgée de 35 ans et mère de neuf enfants, a d’abord été soupçonnée d’être atteinte d’Ebola, mais on lui a ensuite diagnostiqué le choléra. Elle a fini par se rétablir après avoir été traitée. « Nous avons eu de la chance », dit-elle. « Mais beaucoup d’autres sont décédés à cette époque »
CRÉDIT PHOTO,PETER YEUNG
Tout au long du 21e siècle, de nombreuses maladies infectieuses sont apparues ou réapparues en Afrique subsaharienne.
Les zones rurales de la région sont souvent particulièrement vulnérables aux épidémies, explique Florence Fenollar, spécialiste des maladies infectieuses à l’Institut hospitalier universitaire de l’infection méditerranéenne de Marseille, en France. Les systèmes de santé publique limités, la pauvreté et les inégalités sociales, les conflits violents et les contacts étroits entre l’homme et la faune sauvage en sont autant de raisons, ajoute-t-elle.
« L’Afrique a à la fois la plus grande charge de morbidité infectieuse et l’infrastructure de santé publique la plus faible du monde », explique Mme Fenollar. « Cette combinaison signifie que la région doit être observée avec attention ».Certaines des maladies infectieuses observées en Afrique subsaharienne ces dernières années, comme Rickettsia felis, une variété de typhus du chat, et la bactérie qui cause la maladie de Whipple, sont nouvellement découvertes. D’autres sont historiquement bien connues, comme le choléra et la peste bubonique. D’autres encore, comme l’Ebola et le Zika, sont des maladies connues ailleurs mais qui ont connu leurs premières grandes épidémies dans la région.
Le risque de ne pas mettre en œuvre correctement les mesures de défense dans la région a été souligné par le faible approvisionnement en vaccins COVID-19 en Afrique, ce qui, selon l’Organisation mondiale de la santé, pourrait entraîner l’apparition de nouvelles variantes. Le Liberia lui-même lutte actuellement contre le Covid-19, mais il doit également se préparer à une éventuelle résurgence d’Ebola, comme cela s’est produit en Guinée voisine l’année dernière. Il y a aussi la menace toujours présente de l’apparition d’une toute nouvelle maladie qui pourrait conduire à une grave épidémie.
Mais les personnels de santé communautaires du Libéria offrent une solution convaincante à cette menace. Des milliers d’entre eux sont désormais à l’affût des maladies infectieuses dans les régions les plus reculées du Liberia. Ils font partie d’un dispositif radical dans la nation ouest-africaine, qui assure la surveillance des maladies et les soins de santé aux populations rurales depuis 2016.

CRÉDIT PHOTO,PETER YEUNG
Le rôle crucial des agents de santé
Ces travailleurs sont des prestataires de soins de santé rémunérés et formés qui viennent de villages éloignés que les systèmes de santé traditionnels ne peuvent souvent pas atteindre. De manière cruciale, ces personnels apportent également un nouvel aspect de la préparation à la pandémie : l’alerte rapide.
« Si vous établissez une relation de confiance avec les agents de santé et les communautés, c’est un moyen très efficace pour le gouvernement d’être tenu au courant de ce qui se passe », explique Robert Yates, directeur du programme de santé publique globale à Chatham House.
Sumor Lomax Flomo, coordinateur à l’Institut national de santé publique du Libéria (NPHIL), qui assure la surveillance de 21 maladies, dont la fièvre jaune et la tuberculose, décrit un exemple récent où un professionnel de la santé communautaire a identifié deux cas de rougeole dans le comté de Lofa, au centre-nord du Liberia.
« Ce travail rapide a permis d’éviter une grave épidémie », dit-il. « S’ils bénéficient d’un soutien approprié, ils peuvent prévenir, détecter et répondre aux menaces pour la santé publique. »
Les personnels de santé connaissent bien leurs patients et leur font confiance, ajoute-t-il. Cela signifie que leur travail peut également être déterminant dans des questions potentiellement délicates telles que l’hésitation à se faire vacciner – un facteur important à une époque de rumeurs et de désinformation.

CRÉDIT PHOTO,PETER YEUNG
Selon les données communiquées par le ministère de la Santé du Libéria, on compte aujourd’hui quelque 4 000 auxiliaires de santé communautaires dans les 15 comtés du pays. Chaque agent, qui doit être désigné par des villageois et passer un test d’alphabétisation, reçoit une formation de plusieurs mois sur des sujets tels que le diagnostic du paludisme, les premiers secours et la santé maternelle. Ils s’engagent ensuite auprès des membres de leur communauté, les aidant à répondre à toute préoccupation, enregistrant les coordonnées des ménages de la région et contribuant à la création d’un comité communautaire chargé de discuter des questions de santé.
Depuis le lancement du dispositif à l’échelle nationale en 2016, les signes de progrès sont considérables. Environ 80 % du million de résidents ruraux du Liberia ont désormais accès aux soins, selon le ministère de la Santé, avec 7,1 millions de visites à domicile effectuées à ce jour. Cela se traduit par des soins plus rapides, selon des données (qui ne sont pas accessibles au public) fournies par le gouvernement libérien, qui montrent que la proportion de cas de paludisme traités en moins de 24 heures est passée de 47 % en 2016 à 71 % en 2021. D’autres maladies sont également repérées par les personnels de santé communautaires : le nombre de cas de pneumonie détectés a presque triplé pour atteindre 33 800 entre 2017 et 2021, avec une hausse similaire observée dans le nombre de patients gravement malades orientés vers des établissements de santé.
« Un agent de santé communautaire peut se rendre dans un village, puis voir tout d’un coup beaucoup d’enfants malades », dit Yates. « Ils sont le meilleur moyen de repérer rapidement les épidémies et de faire intervenir la cavalerie ».
Le modèle de l’agent de santé communautaire permet également aux communautés défavorisées de bénéficier de revenus et d’emplois dont elles ont cruellement besoin. Les premières indications suggèrent également que le modèle est rentable : le fonctionnement quotidien des établissements de santé standard coûterait deux fois plus par an que le modèle de santé communautaire pour fournir des services de santé similaires, selon une évaluation de Last Mile Health, l’un des partenaires de mise en œuvre du gouvernement libérien pour le programme.
« Le modèle de santé communautaire s’est avéré être notre meilleure chance d’atteindre la couverture sanitaire universelle », déclare Ruston Yarnko, directeur des systèmes nationaux de santé communautaire chez Last Mile Health. « Il a permis d’améliorer la prévention et le contrôle, la surveillance, l’identification et la coordination. »

CRÉDIT PHOTO,PETER YEUNG
Le pouvoir des communautés
Il y a quelques années à peine, la situation dans les zones rurales du Libéria était radicalement différente.
Le système de santé du pays, longtemps sous-financé, a été décimé par les guerres civiles entre 1989 et 2003. En 2008, seuls 51 médecins desservaient une population de 3,7 millions d’habitants, dont beaucoup vivaient dans des zones rurales difficiles à atteindre.
Avec l’arrivée d’Ebola, la confiance dans les établissements de santé s’est effondrée : les consultations externes ont chuté de 61 % en un an, les taux de vaccination des enfants ont été divisés par plus de deux, pour atteindre 36 %, et les femmes ont recommencé à accoucher à domicile. Ebola a tué plus de 11 000 personnes dans la région, soit 40 % de toutes les personnes infectées.
Mais l’épidémie a également marqué un tournant pour les services de santé du Libéria, qui ont été contraints d’innover face à la catastrophe. Le modèle de santé communautaire a été propulsé sur le devant de la scène, fournissant, entre autres, un système d’alerte précoce pour les épidémies.
« Avant Ebola, les membres de la communauté n’étaient pas engagés et on ne leur donnait pas de responsabilités », explique Olasford Wiah, responsable de la santé communautaire pour le ministère de la Santé du Libéria. « L’une des leçons que nous avons apprises est le pouvoir des communautés ».
La capacité des personnels de santé communautaires à identifier rapidement les infections a été cruciale pour mettre fin à l’épidémie en 2016, année où le modèle a été étendu à l’échelle nationale. On a constaté qu’ils étaient plus efficaces pour mener des activités liées à Ebola que les personnes extérieures, et leurs relations avec les habitants se sont avérées résilientes au fil du temps.
« Avant, il fallait parfois plusieurs jours pour que les villageois soient diagnostiqués », explique M. Flomo. « À ce moment-là, il était souvent trop tard. Les personnels de santé communautaires ont réduit à une fraction le temps nécessaire au diagnostic et au traitement. »
CRÉDIT PHOTO,PETER YEUNG
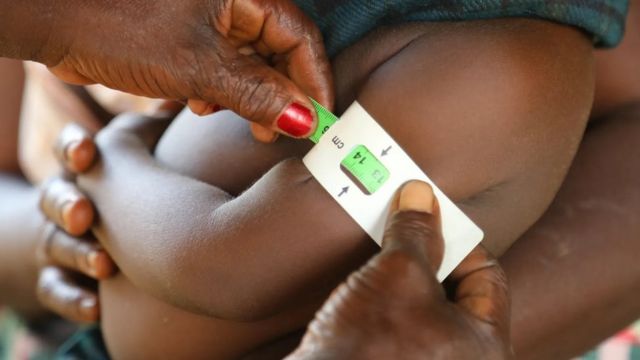
La vie à Gipo, dont la population de 4 600 habitants dépend largement de l’agriculture de subsistance, s’est nettement améliorée grâce aux personnels de santé communautaires, qui se rendent chez les gens pour vérifier les signes de maladie et sont de garde en cas d’urgence.
Amelia Paye, une ancienne agricultrice, veille depuis 2016 sur la communauté de Gipo, où elle est née. « Je fais cela pour aider mon peuple, mes frères et mes sœurs, explique la quinquagénaire.
Selon Bernice Dahn, experte en santé publique à l’université du Liberia et ancienne responsable médicale du pays, les maladies zoonotiques – transmises de l’animal à l’homme – constituent un risque particulier dans les zones rurales comme Gipo, où les populations locales chassent les singes et autres viandes de brousse pour se nourrir. Ces maladies sont particulièrement susceptibles d’apparaître dans les zones où l’homme se mêle à la faune sauvage et représentent plus de 65 % de toutes les maladies infectieuses émergentes dans le monde.
Rita Leah, 26 ans, qui vit à Gipo, raconte qu’elle a demandé l’aide d’un agent de santé communautaire en décembre lorsqu’un de ses enfants a eu la « peau chaude ». En une heure, l’enfant a été testé positif au paludisme, grâce à un test de diagnostic rapide, et au troisième jour de traitement, ils étaient en bonne santé. « L’enfant de ma tante est déjà mort de la rougeole », raconte Leah. « Je ne pense pas que cela puisse se reproduire ».

CRÉDIT PHOTO,PETER YEUNG
Les experts en santé internationale considèrent de plus en plus que les programmes de santé communautaires, tels que ceux mis en place au Libéria, constituent un moyen efficace de détecter et de prévenir les épidémies et d’offrir de meilleurs soins de santé aux communautés rurales du monde entier.
Le Groupe indépendant pour la préparation et la réponse aux pandémies, qui a été constitué par l’Organisation mondiale de la santé au début de la pandémie de COVID-19, a appelé les pays à investir davantage dans les agents de santé communautaires afin de « construire des systèmes de santé et de protection sociale résilients ».
« La pandémie a montré qu’il y a trop d’enjeux pour avoir des programmes ou des approches bâclés », explique Daniel Palazuelos, professeur adjoint de médecine à l’Institut Blavatnik de la Harvard Medical School. « La prochaine maladie émergente sera identifiée par un agent de santé communautaire. Ils vivent en première ligne ».
Plusieurs pays ont introduit des programmes d’agents de santé communautaires au cours des 50 dernières années. Au début des années 1970, le Bangladesh – alors le pays le plus pauvre et le plus densément peuplé du monde – a commencé à déployer ses premiers agents de santé communautaires, qui ont permis de réduire la mortalité maternelle de 75 % entre 1990 et 2015. En Éthiopie, les 40 000 agents de vulgarisation sanitaire à temps plein et les trois millions de volontaires à temps partiel permettent à 92 % de la population d’avoir accès aux soins. En 1988, les « accompagnateurs » haïtiens ont mis en place le premier programme mondial de traitement gratuit du VIH dans les pays du Sud.
L’espoir est que, au Libéria du moins, l’humble agent de santé communautaire puisse jouer un rôle clé en tuant dans l’œuf la prochaine maladie infectieuse émergente.
Toutefois, lorsqu’il n’est pas suffisamment soutenu, le modèle communautaire peut s’effondrer. Les experts ont prévenu que l’absence de soutien aux 286 000 agents communautaires brésiliens, qui, contrairement à ceux du Liberia, sont mal payés et ne sont pas considérés comme des professionnels de la santé, les a mis « en danger » pendant la pandémie de Covid-19.
Mais le programme de santé communautaire du Liberia est novateur. L’une des raisons est sa formalisation, qui comprend plusieurs mois de formation et un salaire fixe de 70 dollars (53 livres sterling) par mois pour quatre heures de travail par jour, un revenu considérable dans un pays où les gens gagnent en moyenne seulement 1,70 dollar (1,30 livre sterling) par jour.
« J’ai toujours fulminé contre les programmes basés sur le volontariat », déclare Paula Tavrow, professeur adjoint au département des sciences de la santé communautaire de l’Université de Californie à Los Angeles. « Disposer d’une main d’œuvre rémunérée, supervisée, plus responsable et mieux équipée est assurément une amélioration. Ils deviennent les derniers doigts du système de santé. »
Un autre élément clé est l’engagement du Liberia à employer un agent de santé communautaire pour 350 villageois. « C’est l’un des ratios les plus bas que j’aie vus », déclare M. Palazuelos. « Dans de nombreux autres pays, il est de 1 pour 2000 ou de 1 pour 500 ».
La rapidité de la montée en puissance du programme – passant de pilotes dispersés en 2012 à une échelle nationale totalement intégrée quatre ans plus tard – est également remarquable. « Cela montre que même des pays aux ressources extrêmement faibles peuvent y parvenir », ajoute Palazuelos.

CRÉDIT PHOTO,PETER YEUNG
Mais le programme connaît encore des difficultés. À Nimba, le deuxième comté le plus peuplé du Liberia, les agents de santé communautaires se disent surchargés de travail. Paye dit qu’elle devrait visiter cinq foyers par jour à Gipo, mais souvent c’est beaucoup plus. « Nous sommes toute la journée dans la communauté », dit-elle.
Les pénuries de médicaments sont monnaie courante dans le comté, qui a des frontières poreuses avec la Guinée et la Côte d’Ivoire. Les chaînes d’approvisionnement doivent être améliorées, disent les travailleurs, mais la demande est augmentée par les afflux de migrants en visite pour un traitement gratuit. « L’amélioration a été immense », déclare Ibrahim Kamara de Plan International, le partenaire d’exécution de Nimba. « Mais tout le monde veut sa part du gâteau ».
Le modèle doit également surmonter les obstacles liés au genre, tels que les normes sociétales en la matière et les disparités en matière d’alphabétisation. Seuls 17 % des agents de santé communautaires du Liberia sont des femmes, ce qui peut poser problème si les patientes ne sont pas à l’aise pour parler de grossesse ou de santé de la reproduction avec un agent de santé masculin.
Et si la priorité des agents de santé communautaires est le diagnostic et le traitement des enfants de moins de cinq ans pour le paludisme, la pneumonie et la malnutrition dans les zones rurales, la population libérienne dans son ensemble a également d’énormes besoins en matière de santé.
Pourtant, des modifications sont en cours à mesure que le régime du Liberia évolue vers l’objectif final de la couverture sanitaire universelle.
Dans le cadre de sa deuxième stratégie quinquennale, qui doit entrer en vigueur dans le courant de l’année, les outils et les méthodes de notification sont améliorés – les résultats négatifs et positifs des tests de paludisme, par exemple, seront enregistrés. La formation sera étendue de quatre à huit modules, incluant de nouveaux domaines tels que l’administration de contraceptifs injectables, et pour remédier au faible nombre d’agents de santé communautaires féminins, l’exigence minimale d’un niveau d’éducation de sixième année sera abandonnée pour ouvrir l’accès.
« Nous sommes sur la bonne trajectoire », déclare Wiah. « Mais nous voulons voir que l’on fait davantage ».*

CRÉDIT PHOTO,PETER YEUNG
Des points d’interrogation subsistent néanmoins quant à la viabilité financière à long terme du programme, qui dépend actuellement en grande partie du financement de donateurs internationaux tels que US Aid et le Fonds mondial.
Ce financement peut disparaître à tout moment, en particulier lorsque les gouvernements réduisent les budgets d’aide étrangère. L’UNICEF, par exemple, a fourni un soutien technique et financier à cinq comtés libériens de 2015 jusqu’en mars 2021, date à laquelle, selon un porte-parole, « il est à court de fonds et ne peut plus soutenir le programme ».
Un fonds renouvelable pour les médicaments (RDF) pourrait être une solution. Dans ce cas, les utilisateurs sont tenus de payer des frais pour les médicaments plutôt que de les recevoir gratuitement, bien que ceux qui ne peuvent pas payer les frais puissent en théorie en être exemptés. La mise en œuvre de ce système pourrait contribuer à mettre fin aux pénuries de médicaments. Un projet pilote dans le comté de Lofa teste actuellement ce système.
Mais les experts en santé publique estiment que le gouvernement libérien devrait plutôt prendre le relais, car l’introduction de frais de médicaments ferait souffrir les plus pauvres. « Ce serait une énorme erreur », déclare Yates. « Les frais de médicaments sont inéquitables et les pauvres sont exclus – les exemptions ne fonctionnent jamais ».
Yates cite les exemples du Rwanda et de l’Ouganda, qui ont supprimé les frais de médicaments, et de l’Éthiopie, qui paie ses agents de santé communautaires par le biais de la fiscalité. « Je sais que le financement public est difficile, mais d’autres pays y sont parvenus », dit-il. « Mais étant donné la situation économique du Liberia, un financement extérieur sera nécessaire pendant un certain temps. »
Des études montrent que le coût des dommages causés par les grandes épidémies dépasse largement les investissements nécessaires pour les prévenir
Les donateurs reconnaissent la nécessité de ce changement à long terme. Un porte-parole du Fonds mondial a déclaré que celui-ci s’attachait à aider les pays à « s’éloigner du financement par les donateurs pour s’orienter vers des systèmes de santé financés au niveau national » à mesure qu’ils se développent économiquement.
Des études montrent que le coût des dommages causés par les grandes épidémies dépasse de loin les investissements nécessaires pour les prévenir. L’épidémie d’Ebola en Afrique occidentale a coûté 6 milliards de dollars (4,6 milliards de livres) à la région et 15 milliards de dollars (11,4 milliards de livres) au monde. Entre-temps, la pandémie de Covid-19 devrait coûter à l’économie mondiale au moins 12,5 billions de dollars (9,6 billions de livres sterling) d’ici 2024.
L’espoir est que, au Libéria du moins, l’humble agent de santé communautaire puisse jouer un rôle clé en tuant dans l’œuf la prochaine maladie infectieuse émergente. En attendant, ces agents de santé de première ligne gardent les yeux ouverts sur tout ce qui sort de l’ordinaire.
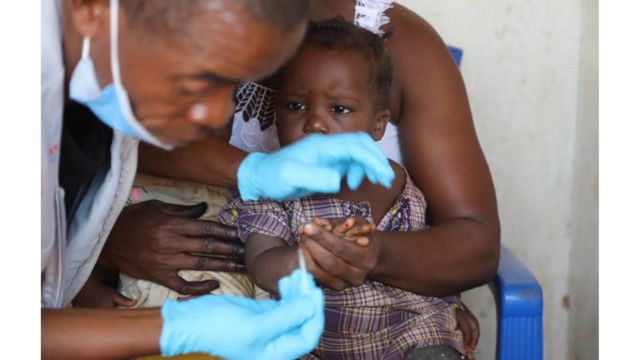
Sous le soleil brûlant de l’après-midi, dans la ville libérienne de Wulu, à Konobo, Emmanuel Poler, agent de santé communautaire, examine un enfant de quatre mois que sa mère lui a amené avec des pieds enflés, une fièvre persistante et, dit-elle, des « yeux blancs ».
Vêtu de gants en caoutchouc bleus, Poler, 45 ans, prélève une piqûre de sang sur l’enfant pour effectuer un test de dépistage du paludisme, qui s’avère positif. En raison de la gravité des symptômes, Poler réfère l’enfant au centre de santé.
« Ils connaissent eux-mêmes les signes et les symptômes », dit Poler, en notant les résultats dans son grand carnet noir. « Maintenant, ils viennent me voir [pour un traitement]. Ils savent que leur santé est entre leurs mains. Elle est dans nos mains à tous ».
avec bbc



Commentaires récents